- 實用放射學(第4版)
- 郭啟勇主編
- 8379字
- 2022-04-24 11:59:45
第一章 心臟大血管檢查方法
第一節 心臟大血管的普通X線檢查
心臟位于縱隔內,與兩側胸腔相鄰。X線穿透胸部后,由于心臟與肺組織對X線的吸收不同,心臟的邊緣與含氣的肺組織形成良好的自然對比。因此,在倫琴發現X線之后不久,即將其用于心臟檢查,以后,隨著影像設備的不斷改進,心臟的X線檢查逐漸得到廣泛臨床應用。近年來,雖然許多醫學影像學新技術(包括超聲心動圖、放射性核素顯像、磁共振成像等)相繼問世,但是X線檢查仍以其普及率高、價格低廉、簡便易行、觀察肺循環敏感、準確和診斷效果好等優點,繼續在臨床應用。按照檢查方法不同,心臟X線檢查可分為普通X線檢查和心血管造影兩大類,前者又可分為透視和攝影兩種。
普通X線檢查不能直接顯示心臟房室瓣、乳頭肌和房室間隔等心內結構,不能區分心肌與心包組織,但是可清楚顯示心臟和大血管的邊緣及輪廓。進行普通X線檢查,醫生可根據心臟大血管邊緣和輪廓,判斷心臟各房室是否增大,并確定其位置;通過觀察心臟大血管邊緣的搏動幅度和節律,可準確判斷被檢查者的心功能狀態。普通X線檢查顯示肺循環敏感,能在患者出現臨床癥狀前早期發現肺水腫,及時做出左心功能不全的診斷,使患者得到及時治療,這也是普通X線檢查優于其他影像學技術的獨到之處。此外,普通X線檢查還可顯示心臟大血管的鈣化,根據其所在部位和程度判斷其病理意義,有利于多種疾病的診斷與鑒別診斷。
一、心臟X線透視檢查
進行傳統透視檢查時,X線穿透胸部,經人體組織吸收衰減后直接照射在熒光屏上成像;現代設備多應用影像增強器在顯示器上觀察圖像。
透視是心臟大血管X線檢查的重要手段,通過患者體位轉動,可從不同角度觀察心臟、大血管輪廓及其搏動狀況,有利于顯示病變,準確確定病變部位,重點進行病變分析,明確病變與周圍結構(如:肺、橫膈、胸膜及骨骼等)的關系,必要時還可選取顯示病變最佳的位置攝影,以糾正因患者體位不正、吸氣不足等因素所致的攝影失真。傳統X線透視檢查以其簡便易行、價格低廉、設備普及率高等優點,曾經是心臟大血管影像學檢查的首選方法,通常在透視發現異常改變后才進行攝影檢查。近年來,超聲心動圖在臨床得到廣泛應用,已經取代普通X線檢查成為心臟大血管的首選影像學檢查方法,加之透視使患者所受的X線輻射劑量較大,現在國內大多數三級甲等醫院已經在門急診取消心臟大血管的常規X線透視,改為直接進行X線攝影檢查。透視變為一種補充檢查手段。
透視下觀察,正常人心臟左下緣(左心室)的搏動最強,表現為收縮期快速內收、舒張期逐漸外展,搏動幅度達2~5mm。左心緣搏動主要與左心室的每搏輸出量呈正相關,其次,被檢查者的呼吸運動也影響心室的搏動幅度,呼氣時搏動幅度加大,吸氣時搏動幅度變小。主動脈的搏動幅度較左心緣小,約為2mm,表現為左心室收縮時主動脈快速向外擴張,舒張時緩慢內收,其搏動幅度與主動脈的脈壓呈正相關。肺動脈搏動較主動脈略弱,搏動方式與主動脈相似。右心緣(正常為右心房)僅見微弱搏動。心室與心房、心室與大動脈的搏動方向相反,在一定角度觀察,可見相反搏動點,通常可根據相反搏動點的位置,判斷心臟各房室的大小和位置。由于食管在心臟后方走行,緊鄰左心房,行X線心臟大血管透視檢查可同時食管吞鋇,根據食管壓跡的深度和長度來判斷有無左心房增大及其程度;正常人兩肺門血管無明顯搏動。
X線透視價格低廉、操作簡便,曾經是廣泛應用于心臟大血管的常規檢查方法,但是透視影像欠清晰,檢查結果受操作者的經驗影響較大,不利于前后兩次檢查的對比,患者和醫生接受的X線輻射劑量較大,目前,已經逐步被X線攝影和超聲心動圖所替代。
二、心臟大血管X線攝影檢查
心臟大血管X線攝影有后前位、右前斜位、左前斜位和左側位4個標準位置,通常需要聯合應用,傳統上主張聯合應用后前位、左前斜位和右前斜位,即心臟三位像,但是目前以后前位和左側位組合最為常用。心臟投照時為減小放大率所致的失真,X線球管應至少距離膠片-暗盒2m,所以,心臟X線攝影又稱遠達攝影。4個標準位置的投照方法如下:
1.后前位(亦稱正位)
患者直立,前胸壁貼近膠片-暗盒、X線由后向前水平穿過人體胸部(圖4-1-1)。
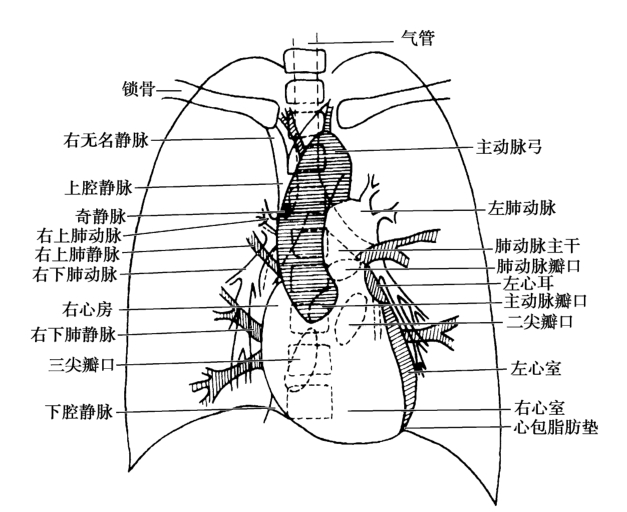
圖4-1-1 心臟X線攝影后前位像示意圖
2.左側位
患者取側位,左胸壁貼近膠片-暗盒(圖4-1-2)。
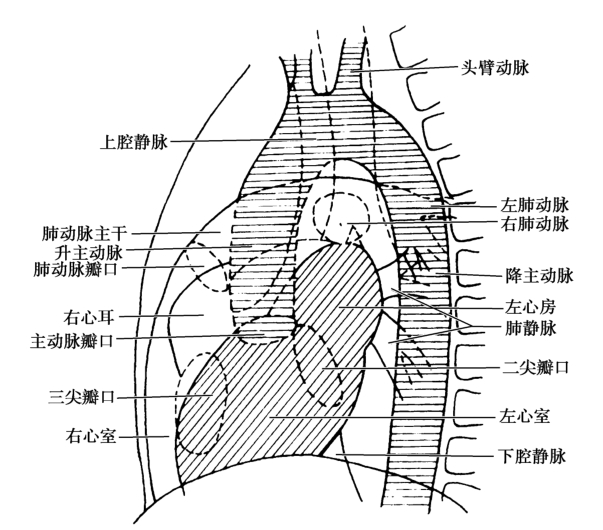
圖4-1-2 心臟X線攝影左側位像示意圖
3.右前斜位
患者由直立位向左旋轉45°,右肩貼近膠片-暗盒(圖4-1-3)。
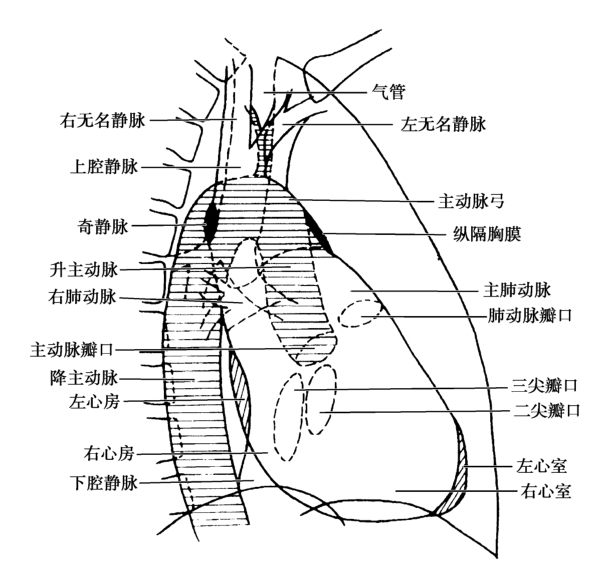
圖4-1-3 心臟X線攝影右前斜位像示意圖
4.左前斜位
患者向右旋轉60°,左肩貼近膠片-暗盒(圖4-1-4)。
X線攝影檢查使用標準檢查位置,便于多次檢查的前后對比,所獲圖像空間分辨率高,具有可供多人閱覽、利于保存的優點。發達國家在進行心臟大血管X線檢查時,常規應用攝影檢查,必要時再輔以透視,我國目前也是如此。
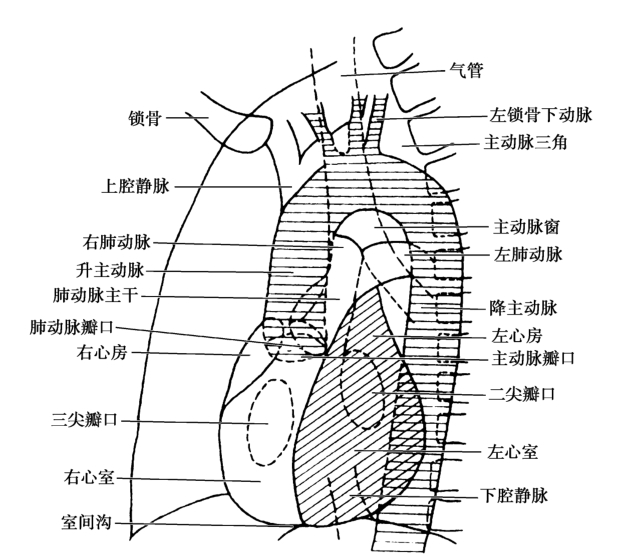
圖4-1-4 心臟X線攝影左前斜位像示意圖
第二節 心臟大血管的CT檢查
心臟大血管檢查要求CT機有足夠快的掃描速度。早期的CT機掃描速度為數分鐘,不能用于心臟大血管的檢查。后來掃描速度縮短至1~5s,雖然可用于心臟大血管檢查,但是其時間分辨率仍然不夠,臨床應用價值有限。電子束(即“超高速”)CT和多排螺旋CT的掃描速度達毫秒級,完全適用于心臟大血管的檢查。心臟大血管CT檢查需應用心電圖門控技術,使心臟大血管的形態結構顯示得更清楚,并可進行心腔大小、室壁厚度及其變化的測量,以及心臟功能的測定等檢查。螺旋CT機具有各種三維重建和“仿真內鏡”功能,可以從多方位立體顯示心臟大血管的解剖形態和腔內情況,為CT心臟大血管檢查開辟了新領域。此外,多排螺旋CT和電子束CT還可用于心臟大血管血流速度、心肌灌注和儲備的評價。
除心包疾病和主動脈瘤的隨訪外,大多數心臟大血管病的CT檢查需要使用含碘對比劑。對比劑用量通常少于常規X線心血管或DSA檢查,為0.15~0.25g/kg。對比劑常規經外周靜脈注入,可分為團注、滴注和團注加滴注等3種不同的注入方式:
1.團注(bolus injection)法 在短時間內快速注入對比劑,同時進行CT掃描。此方法常規用于心臟大血管疾病的CT掃描,可行重點層面的動態掃描,用于心肌灌注檢查和心功能評價。
2.滴注法 先滴注半量對比劑,然后開始CT掃描,在掃描過程中再將其余半量對比劑持續滴入,至掃描結束。此方法使對比劑濃度在一段時間內保持穩定,有利于顯示心臟大血管的解剖結構,通常用于掃描速度較慢的CT機,其對比劑峰值濃度較團注法低。
3.團注加滴注法 先行對比劑團注,然后再行連續滴注,此法可兼顧解剖結構顯示和心臟大血管的動態觀察。
目前,隨多排螺旋CT的技術進步,臨床主要應用團注法,其他兩種方法基本淘汰不用。
一、心臟大血管CT檢查掃描方法
主要有常規平掃(又稱單純掃描)、動態掃描和心電圖門控掃描三種方法。
1.常規平掃
通常選層厚10mm、無間隔連續掃描,覆蓋自心臟膈面至主動脈弓的頭臂動脈開口部水平。由于心腔大小和室壁厚度隨心動周期而動態變化,該方法僅粗略顯示心臟大血管的解剖結構,臨床應用價值有限。
2.動態掃描
指在短時間內對某一平面進行反復連續掃描,用于顯示心腔大小、室壁厚度和心腔內對比劑濃度的變化,研究心肌灌和測定心功能。
3.心電圖門控掃描
應用心電圖控制CT掃描,以獲得心動周期某一時相的心臟大血管CT圖像。根據門控方式又可為兩類:
(1)回顧性心電圖門控掃描:
在進行心臟大血管掃描時,同時記錄CT掃描數據和心電圖信號,然后利用專門軟件自動將掃描數據按心動周期的時相排列,獲取心動周期確定時相的CT圖像。
(2)前瞻性心電圖門控掃描:
借助軟件程序,預先選定成像層面在心動周期上的時相,由心電圖直接控制CT掃描。
由于前瞻性心電圖門控掃描速度慢,臨床主要應用回顧性心電圖門控掃描進行心臟大血管的CT檢查。
64排以下的螺旋CT掃描,受掃描速度的限制,需要將被檢查者的心率控制在60次/min左右,通常在掃描前給被檢查者口服β受體阻滯劑,而64排螺旋CT被檢查者心率在100次/min以下都可完成檢查,一般不必服用減慢心率的藥物。
二、CT在心臟大血管疾病診斷中的應用
傳統上,與其他影像學檢查方法對比,CT(雙排螺旋以下)的性能/價格比不高,由于受掃描速度較慢的制約,在心臟大血管病的臨床應用價值有限。通常心臟大血管CT檢查在使用對比劑的前提下,可以測量心臟及各心腔的大小和室壁厚度,計算心腔容積及心室收縮功能,分析心肌節段性運動等。CT可用于各種先天性心臟大血管疾病的診斷與鑒別診斷,例如:確定心臟大血管和內臟的位置異常,顯示大血管走行、起源、連接和位置異常,確定心臟房-室、心室-大動脈的相對空間位置關系,但是難以確定心房、心室和大動脈的連接關系。CT也可做出室間隔缺損、房間隔缺損、法洛四聯癥等疾病的診斷。對獲得性心臟病而言,CT能做出肥厚型心肌病、心臟瓣膜病的診斷,尤其CT的密度分辨率高,易于發現心臟瓣膜的鈣化。由于CT具有區別組織密度和在橫斷面上清晰顯示縱隔的能力,因而成為縱隔內結構異常的理想篩選手段,用于心臟大血管與縱隔疾病的鑒別診斷。
近年來多排螺旋CT技術取得長足進步,至2005年初64排螺旋CT已經在我國數十家大型醫院引進和裝備。由于多排螺旋CT的掃描速度達到毫秒級,掃描速度極快,就64排螺旋CT而言,5s即可完成心臟的掃描,17.5s就能獲取2m身高整個人體的數據。64排螺旋CT獲取的是容積數據,圖像的三維分辨率相同,均達到0.4mm,所以圖像的后處理功能得到極大加強,例如:可以進行任意角度的圖像重建,重建圖像的層厚可以薄至0.1mm;還能很方便獲取三維圖像以及隨時間展開的三維動態(即“四維”)圖像。上述設備性能的提高還可快速完成CT血管造影和心肌灌注檢查。
64排螺旋CT的問世使CT對心臟大血管疾病的診斷與鑒別診斷的能力得到極大提高,成為極有競爭力的影像學技術,尤其在冠心病、主動脈夾層、肺栓塞等心臟大血管急癥的診斷方面發揮重要作用。
第三節 心臟大血管的MRI檢查
MRI是軟組織對比分辨率最高的影像學技術,它可以清楚分辨肌肉、肌腱、筋膜、脂肪等軟組織,區分較高信號的心內膜、中等信號的心肌和在高信號脂肪襯托下的心外膜,以及低信號的心包。MRI具有任意方向直接成像的能力,不必變動被檢查者的體位,結合不同方向的切層,可全面顯示被檢查器官或組織的結構,無觀察死角。MRI可行容積掃描,獲得各種平面、曲面或不規則切面的實時重建,以及各種三維顯示,便于對解剖結構或病變進行立體追蹤觀察。MRI屬于無創傷、無射線檢查方法,避免了X線或放射性核素顯像等影像學檢查由射線所致的損傷。MRI成像參數多,包含信息量大,以應用最廣泛的SE脈沖序列為例,此技術可獲取T1WI、T2WI和PDWI。目前,MRI已知成像參數達十余種,加上超過百種的脈沖序列組合,以及許多特殊成像技術的應用,其成像潛力巨大。盡管通常MRI空間分辨率不及X線平片,但是明顯優于超聲心動圖和放射性核素顯像,與DSA和CT相當。
MRI的主要缺點有:設備和檢查費較昂貴,在一定程度上限制了它的普及和應用。檢查時間較長,通常完成一次心臟檢查需0.5~1h。國內MRI設備普及率不如普通X線檢查、超聲心動圖、CT等影像學技術。除超低磁場(0.02~0.04T)和開放式MRI掃描機外,一般MRI機房內不能使用監護和搶救設備,加之MRI對患者體動敏感,易產生偽影,故不適于對急診和危重患者進行檢查。個別患者進入掃描室產生幽閉恐懼癥(claustrophobia),自訴有難以名狀的恐懼感,常導致檢查失敗。MRI對鈣化不敏感,小鈣化灶因容積效應不能顯示,大鈣化灶表現為無信號區,亦缺乏特異度。由于鈣化在發現病變和定性診斷上有較大幫助,對鈣化不敏感亦為MRI的缺點之一。
一、心臟大血管磁共振成像掃描的適應證
1.心肌病變,主要包括各型原發性心肌病,急、慢性心肌梗死及其主要并發癥室壁瘤形成等。
2.各種大血管疾病,包括各種動脈瘤、主動脈夾層等。
3.心包疾病,包括心包積液、縮窄性心包炎以及心包內占位性病變等。
4.各種先天性心臟病,特別是復雜畸形。
5.心臟腫瘤,包括心腔內、心壁內和心包腫瘤及其與縱隔腫瘤的鑒別。
6.心臟瓣膜病。
7.心功能測定。
二、磁共振成像掃描的禁忌證
1.置有心臟起搏器者。
2.術后體內置有大塊金屬植入物(例如:人工股骨頭、胸椎矯形鋼板等)者。
3.人工瓣膜置入術后(場強≥1.0T的MRI掃描機)。
4.動脈瘤夾閉術后體內置有止血夾者。
5.心功能不全、不能平臥者。
6.昏迷躁動、有不自主運動或精神病不能保持靜止不動者。
7.嚴重心律不齊者,為相對禁忌證。
8.疑有眼球內金屬異物者。
三、心臟大血管磁共振成像的檢查要點
應用心電圖門控消除心臟運動影響和選擇適當的掃描層面,以獲取心臟的長、短軸位像是心臟MRI掃描的2個特點。
1.心臟MRI掃描心電圖門控的實施要點
與其他部位MRI檢查相同,心臟大血管MRI檢查前,也必須去除被檢查者掃描部位的一切金屬制品,否則將導致圖像扭曲、變形,并產生偽影。心臟掃描應注意取得被檢查者的合作,以保證在掃描期間靜止不動,小兒或不能配合者可應用鎮靜劑。操作者應正確選擇心電圖門控和掃描參數,根據被檢查者心率的快慢確定TR、TE和掃描層面數。門控以心電圖R波頂點為標志,可選擇觸發延遲時間(delay time,TD)以獲取同一層面收縮末期和舒張末期像,對心臟形態學顯示和心功能測定具有十分重要的意義。
GRE脈沖序列心臟掃描可獲取同一層面的一系列圖像,進行GRE脈沖序列掃描。TR值決定所獲圖像的時間分辨率,一般取TR:50ms,以心率75次/min計,其R-R間期為800ms,一個心動周期可獲得16幅圖像;如欲提高圖像的時間分辨率,可選用TR:25ms,在其他條件不變的情況下,一個心動周期可獲取32幅圖像,但是掃描時間加倍。應用電影方式連續顯示圖像,即可觀察心臟大血管的動態變化。
2.心臟大血管MRI掃描的層面方位選擇
(1)體軸橫斷、冠狀和矢狀位:
常規橫斷、冠狀和矢狀位掃描層面與人體軸線一致,患者平臥,操作簡單,便于與傳統X線平片、CT等對比,有利于判斷心腔、大血管解剖結構及相對位置。但是這些切層所獲圖像斜切心臟,在一定程度上影響心腔徑線、室壁厚度測量的準確性,也不利于與超聲心動圖、放射性核素顯像對比,為其不足之處。
(2)心臟長、短軸位像:
利用梯度場的旋轉獲取心臟本身的長、短軸位像,可準確測量心腔徑線和室壁厚度,并進行心功能測定,便于與超聲心動圖、放射性核素顯像及X線心血管造影對比分析。
(3)主動脈長軸像:
以橫斷面像定位,左斜沿主動脈弓走行方向切層,獲得主動脈長軸像。該層面可完整顯示主動脈的升、弓和降部,有利于主動脈疾病的診斷。
3.主要心臟大血管疾病MRI切層方位的選擇
橫斷位是心臟大血管MRI掃描的基本層面,臨床檢查通常以橫斷位為基礎,根據不同診斷要求,再進行其他方位的切層掃描。心臟大血管疾病主要層面方位選擇見表4-1-1。由于MRI具有任意方向切層的能力,操作者可根據具體情況,任意選擇切層方位,以利于顯示心臟解剖結構或病變的最佳細節。應該指出:如欲完整顯示心臟結構,至少應進行2個方位的掃描。
表4-1-1 主要心臟大血管疾病層面方位的選擇

第四節 心臟大血管的X線造影檢查
X線心血管造影(angiocardiography)是將含碘對比劑引進心腔或大血管,通過X線使其顯影的影像學檢查技術。X線心血管造影還應包括冠狀動脈造影(coronary arteriography,CA)。X線心血管造影可分為傳統造影和DSA兩種,兩者的操作方法基本相同,區別在于前者直接在膠片上成像,而DSA屬于經計算機處理獲得的數字化影像。
一、X線心血管造影的基本原理
X線心血管造影及DSA的原理見總論,有若干要點需要了解。
1.X線心血管造影的對比劑
X線心血管造影應用的含碘對比劑分為離子型和非離子型兩類,與用于其他血管造影的對比劑(300mgI/ml)不同,X線心血管造影要求含碘濃度較高(370mgI/ml或350mgI/ml)。由于應用對比劑可產生毒副作用,部分患者注射對比劑后,出現顏面及全身皮膚潮紅、蕁麻疹、惡心、嘔吐、寒戰和呼吸困難等癥狀,嚴重者導致血壓降低、休克、心腎功能衰竭,甚至引起猝死。為預防對比劑的毒副作用,可于造影術前或術中經肌肉或靜脈注射抗組胺藥物或地塞米松,造影時應隨時做好搶救準備。術前應認真了解患者是否有過敏史,對有高危因素(例如:有過敏史、肝腎功能不全)而又必須進行造影檢查者,最好使用非離子型對比劑。
2.X線心血管造影的操作過程
通常應用Seldinger導管法進行心血管造影檢查,具體操作步驟如下:
(1)備皮,范圍從臍下到膝上(包括雙側腹股溝、陰部)的區域。
(2)消毒,常規應用碘酒和酒精對備皮范圍進行消毒,并在手術野鋪無菌單。
(3)選擇穿刺點,在恥骨聯合-髂前上棘連線中點、腹股溝韌帶下1~2cm,股動脈搏動最強點進行穿刺。
(4)局部麻醉,用0.5%~2.0%普魯卡因或利多卡因于穿刺點進行皮膚及血管兩側浸潤麻醉。
(5)應用穿刺針穿刺股動脈(穿刺針與皮膚呈30°~45°),將穿刺針芯退出股動脈,可見針尾噴出動脈血。
(6)將導絲送入血管20cm左右,撤出穿刺針。
(7)沿導絲送入導管鞘,再沿導絲經導管鞘將導管插入股動脈。
(8)撤出導絲。
至此,完成插入導管的過程。然后根據造影目的,選擇不同的導管送至心腔或大血管內,注射對比劑完成造影檢查。
二、X線心血管造影的臨床應用價值
X線冠狀動脈造影是顯示冠狀動脈正常結構和病變的最可靠方法,主要用于冠心病的診斷及鑒別診斷和介入治療。而其他X線心血管造影主要對先天性心臟病復雜畸形的診斷有重要價值,此外,對各種獲得性心臟病亦有一定的臨床應用價值。
X線心血管造影屬于創傷性、有射線輻射的技術,價格比較昂貴,所以,通常在X線平片、超聲心動圖、CT、MRI等影像學檢查仍然不能滿足診斷需要時,最后才進行X線心血管造影檢查。嚴重出血、凝血機制障礙、碘過敏或有顯著過敏體質、嚴重心律失常、急性心力衰竭、洋地黃中毒和急性重癥感染、甲狀腺危象和肝腎功能衰竭等為X線心血管造影檢查的禁忌證。
第五節 心臟大血管的超聲和核醫學檢查
一、心臟大血管的超聲檢查
超聲以其普及率高、價格低廉、無創傷、無射線輻射危害,操作簡便,實時顯示圖像、易于重復檢查和敏感度高等優勢,已經成為心臟大血管的首選和臨床主要應用的影像學檢查方法,在心臟大血管疾病的診斷與鑒別診斷方面發揮重要作用。
超聲心動圖的特性
專門用于心血管系統的超聲儀稱超聲心動圖,超聲心動圖有經胸、經食管、血管和心腔內3種檢查方法。經胸檢查法將探頭置于胸前,經胸骨旁和心尖部的肋骨間隙、季肋下和胸骨上窩等無肺組織遮蓋處進行檢查。經食管檢查將直徑<1.5cm的探頭送入食管,超聲束經食管前壁和側壁進入心臟。而血管和心腔內超聲顯像則由導管將直徑<2mm的超聲探頭送入血管和心腔內,顯示血管和心臟結構。
超聲心動圖主要分為M型、B型(即二維)和多普勒頻譜(包括彩色)3種基本技術。M型超聲檢查將心臟大血管以點對點方式、按時間軸拉開動態顯示心腔和大血管的位置、心腔大小、心壁厚度等動態改變,其圖像類似譜線,有利于心臟大血管結構的測量。B型超聲以斷面的方式動態顯示心臟大血管的形態,圖像更直觀。多普勒頻譜根據聲源與接收體之間的相對運動,回聲頻譜發生改變的原理,可無創性定量顯示心臟大血管內部的血流狀況,對心臟瓣膜病(狹窄和關閉不全)所致異常血流和先天性心臟病心腔及大血管的異常分流十分敏感,并可用于心功能測定。
超聲心動圖也可進行對比增強檢查:經靜脈注入能產生回聲的超聲對比劑,探測血液回聲即可顯示血流方向及其走行途徑,又稱超聲聲學造影。超聲對比劑的主要成分為微氣泡,臨床上以CO2制劑應用得最多。聲學造影主要用于先天性心臟病顯示心臟內部血液的右向左分流,還可增強多普勒頻譜的回聲強度,使檢查結果更準確、可靠。
二、心臟大血管的放射性核素顯像檢查
某些原子核能自發地放出射線(粒子流)而轉變成另一種原子核,這種自發轉變的過程稱核衰變。具有核衰變性質的核素稱放射性核素。放射性核素顯像是核醫學(又稱原子醫學)的重要組成部分,是心臟大血管的重要影像學檢查技術之一,主要用于心臟大血管血流、心功能、心肌灌注、代謝和活性的顯示,對心臟病,尤其冠心病的診斷有重要臨床應用價值。
(一)放射性核素顯像基本原理
所謂放射性核素顯像(簡稱核素顯像)是指將放射性藥物(即顯像劑)通過注射、口服、吸入等途徑引入人體,使某種器官或組織顯影。完成此成像過程需要具備顯像設備和顯像劑2個基本條件。目前,心臟放射性核素顯像設備有γ照相、SPECT和PET三種,以SPECT最為常用,γ照相已經逐漸被淘汰。
(二)放射性核素顯像的臨床應用價值
心臟的放射性核素顯像檢查主要包括:放射性核素心室造影和心肌顯像兩類。放射性核素心室造影檢查的首次通過法利用顯像劑依次通過右心室和左心室,分別獲得右心室和左心室功能顯像,避免了因心室重疊造成的采樣誤差,可準確測定右心室功能。而平衡法核素心室造影則適用于左、右心室整體和局部功能的評價,后者對冠心病尤其重要。心臟大血管放射性核素顯像檢查常用顯像劑見表4-1-2。
表4-1-2 臨床常用顯像劑
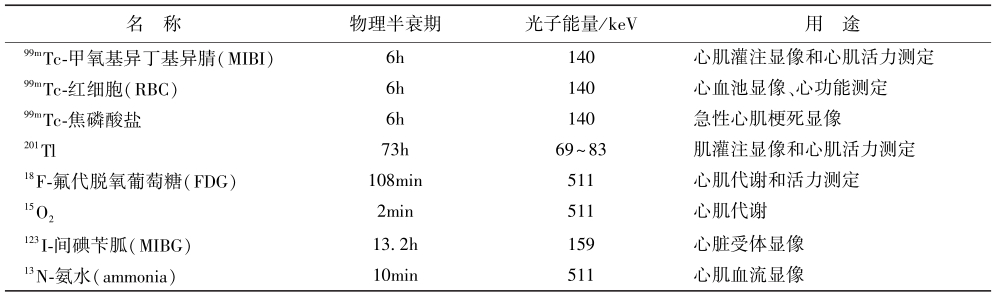
心肌灌注顯像主要用于顯示心肌缺血和壞死區,結合應用負荷試驗可準確發現心肌缺血病灶。應用18F-標記的氟代脫氧葡萄糖(FDG)進行心肌代謝顯像,是判定心肌梗死后殘余心肌存活的準確方法。
(三)放射性核素顯像缺點
放射性核素顯像屬于有射線檢查;目前國內僅少數大醫院裝備SPECT掃描儀,全國運轉的PET掃描儀數量有限;設備普及率較低、檢查較為復雜、耗時,PET價格昂貴為其主要缺點。
(李坤成)