- 婦產科學(第4版)(全國高等學歷繼續教育“十三五”(臨床專科)規劃教材)
- 王晨虹
- 3077字
- 2020-02-22 12:10:25
第一節 產前檢查
孕期監護主要通過定期的產前檢查來完成。
一、產前檢查的時間
初次產前檢查應從確診早孕時開始,建立孕產期保健手冊,篩查孕期危險因素,發現高危孕婦。針對發展中國家無合并癥的孕婦,WHO(2006年)建議至少需要4次產前檢查,分別為妊娠< 16周、24~28周、30~32周、36~38周。根據目前我國孕期保健的現狀和產前檢查項目的需要,推薦的產前檢查孕周分別是:妊娠6~13 +6周,14~19 +6周,20~23 +6周,24~27 +6周,28~31 +6周,32~36 +6周,37周后每周1次,共7~11次(見表5-1)。高危孕婦檢查次數增多,具體情況因病情不同而個體差異大。
表5-1 產前檢查的次數和方案
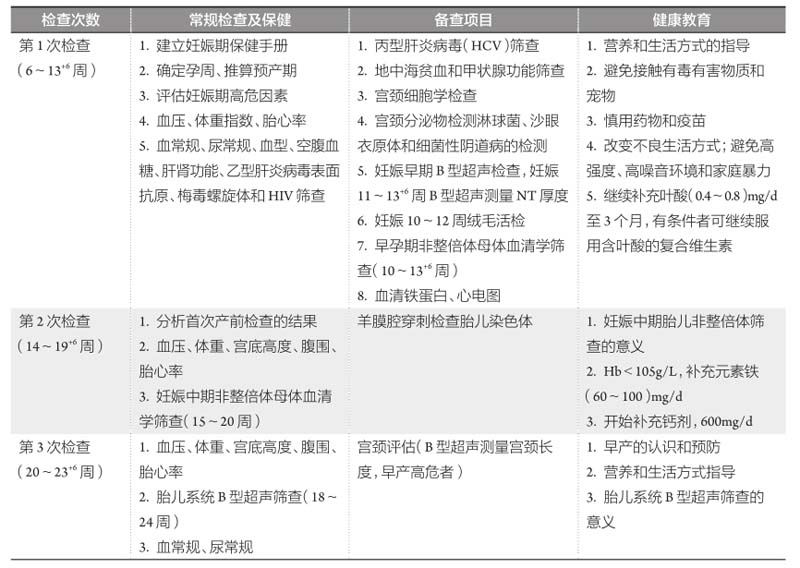
續表
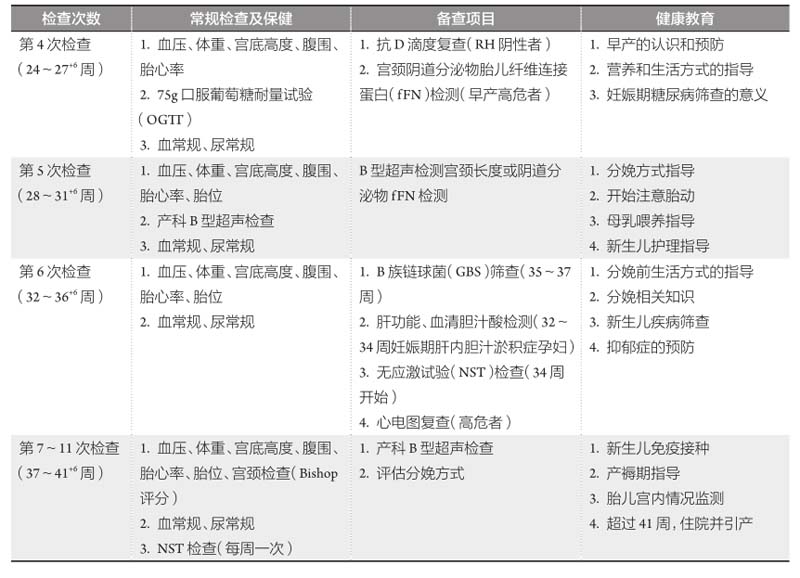
二、產前檢查的內容和方法
(一)病史
通過了解病史以評估是否存在高危因素。
1.一般情況
詢問年齡、職業等情況。年齡過小者易發生難產,35歲以上的初產婦易發生妊娠期高血壓疾病、產力異常。職業中接觸有毒、有害及放射性物質的孕婦,應監測血常規、肝功能等相應檢查。
2.本次妊娠情況
了解妊娠早期有無病毒感染、有毒有害物接觸史及用藥史;胎動開始時間;有無陰道流血、頭暈、頭痛、心悸、氣短及下肢水腫等癥狀;孕期檢查及檢驗結果有無異常等。
3.月經史及既往孕產史
月經周期的長短影響了預產期的推算和胎兒生長發育的監測。月經周期延長、縮短或不規律者應及時根據B型超聲檢查結果核對孕周并推算預產期,如月經周期45天的孕婦,其預產期應推遲15天;了解有無流產、早產、死胎死產史,有無難產史及分娩方式,有無胎兒畸形或幼兒智力低下,有無產后出血等。
4.既往史及家族史
了解孕婦家族中有無遺傳病史,如家族中有無妊娠合并癥、雙胎妊娠及其他遺傳性疾病,對有遺傳性疾病家族史者,可以在妊娠早期行絨毛活檢或妊娠中期行胎兒染色體核型分析;了解配偶健康狀況及有無遺傳性疾病等。
5.推算預產期
根據末次月經日期(last menstrual period,LMP)推算預產期(expected date of conベnement,EDC)。從末次月經第1日起,月份減3或加9,日數加7(農歷轉換為公歷再推算預產期)即為預產期。末次月經記不清或哺乳期尚未轉經而妊娠者,應根據早孕反應出現時間、胎動開始時間、宮底高度及B型超聲測胎頭雙頂徑、頭臀長度加以推算。
(二)體格檢查
1.全身檢查
注意孕婦的發育、營養、精神狀態、步態及身高,身高< 145cm者常伴有骨盆狹窄;測量體重,計算體重指數(body mass index BMI),BMI = 體重(kg)/[身高(m)] 2。妊娠晚期體重每周增加不應超過500g,否則多有水腫或隱性水腫;測量血壓,血壓正常不超過140/90mmHg;注意心臟有無病變,必要時在妊娠20周后行心臟超聲檢查,注意乳房發育情況,乳頭大小及有無乳頭凹陷;常規婦科檢查了解生殖道發育及是否畸形;有無水腫,妊娠后期常伴有小腿及踝部水腫,休息后消退,不屬異常。
2.產科檢查
包括腹部檢查、骨盆測量、陰道檢查、肛診檢查,以了解胎兒和產道的情況。
(1)腹部檢查:
孕婦排尿后取仰臥位,暴露腹部,雙腿略屈曲,稍分開,腹肌放松,檢查者位于孕婦右側。
1)視診:
注意腹形及大小。尖腹或懸垂腹者,可能伴有骨盆狹窄;子宮橫軸較縱軸長者,多為肩先露。腹部過大、宮底過高者應考慮有巨大兒、羊水過多、多胎妊娠的可能;腹部過小,可能為胎兒生長受限或孕周推算錯誤。
2)觸診:
手測宮底高度,尺測恥上子宮長度及腹圍值,子宮長度是從宮底到恥骨聯合上緣的距離,腹圍是平臍繞腹一周的數值;通過四步觸診法了解胎產式、胎先露、胎方位及胎先露部是否銜接。檢查者面對孕婦頭端作前3步手法檢查,面對孕婦足端作第4步手法檢查(圖5-1)。
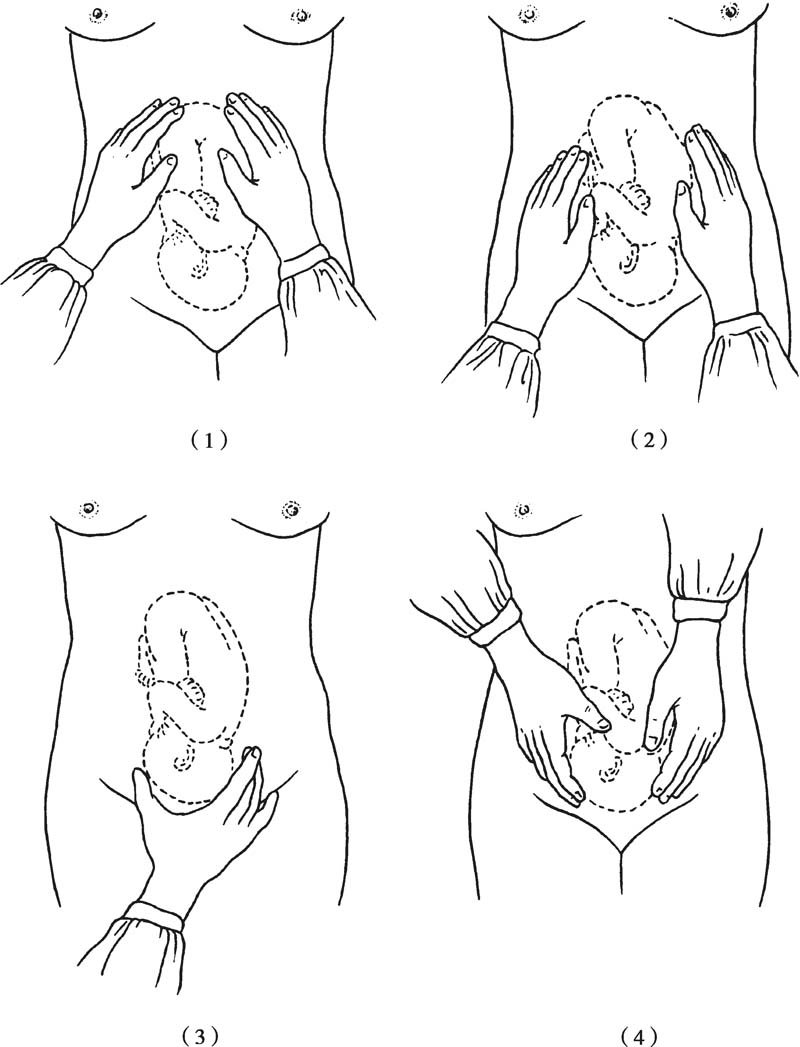
圖5-1 胎位檢查的四步觸診法
第一步手法:檢查者兩手置于宮底部,測宮底高度,估計胎兒大小與妊娠周數是否相符。然后以兩手指腹相對交替輕推,判斷宮底部的胎兒部分,圓而硬且有浮球感為胎頭,寬而軟且形狀略不規則為胎臀。
第二步手法:檢查者兩手分別置于腹部左右兩側,一手固定,另一手輕輕深按檢查,兩手交替,觸到平坦飽滿的部分為胎背,可變形的凹凸不平部分是胎兒肢體。
第三步手法:檢查者右手拇指與其余4指分開,置于恥骨聯合上方握住胎兒先露部,判斷胎兒先露部是胎頭或胎臀,左右推動以確定是否銜接。若胎先露部不能被推動,則已銜接,反之則尚未銜接。
第四步手法:檢查者左右手分別置于胎先露部的兩側,沿骨盆入口向下深按,進一步確診胎先露及胎先露部入盆的程度。
3)胎心音檢查:
胎心音在靠近胎背上方的孕婦腹壁上聽得最清楚。枕先露時,胎心音在臍左(右)下方;臀先露時,胎心音在臍左(右)上方;肩先露時,胎心音在靠近臍部下方聽得最清楚(圖5-2)。聽診部位取決于先露部及其下降程度。
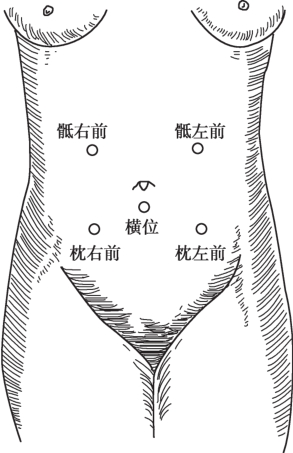
圖5-2 不同胎位胎心音聽診
(2)骨盆測量:
包括骨盆外測量及骨盆內測量。骨盆外測量并不能預測產時頭盆不稱。對于陰道分娩的孕婦,妊娠晚期測定骨盆出口徑線更有意義。
1)骨盆外測量:
可間接了解骨盆的大小及形態。常測量以下徑線:
髂棘間徑(interspinal diameter,IS):孕婦取伸腿仰臥位,測量兩髂前上棘外緣的距離(圖5-3),正常值為23~26cm。
髂嵴間徑(intercristal diameter,IC):孕婦取伸腿仰臥位,測量兩髂嵴外緣最寬的距離(圖5-4),正常值為25~28cm。
骶恥外徑(external conjugate,EC):孕婦取左側臥位,左腿屈曲,右腿伸直,測量第5腰椎棘突下(相當于米氏菱形窩的上角)至恥骨聯合上緣中點的距離(圖5-5),正常值為18~20cm。是骨盆外測量中最重要的徑線,可間接推測骨盆入口前后徑長度。該值減去1/2尺橈周徑值,即相當于骨盆入口前后徑值。
坐骨結節間徑(intertuberous diameter,IT):孕婦取仰臥位,雙手抱雙膝,兩腿向腹部屈曲,測量兩坐骨結節內側緣的距離(圖5-6),正常值為8.5~9.5cm。也可用手拳測量,能容納約成人一橫拳即屬于正常。IT < 8cm時,應測出口后矢狀徑。
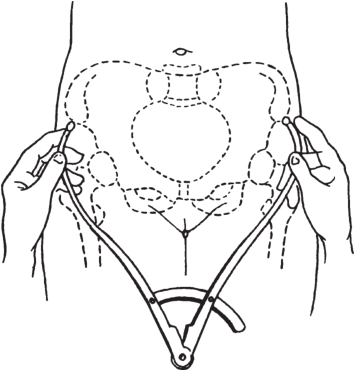
圖5-3 測量髂棘間徑
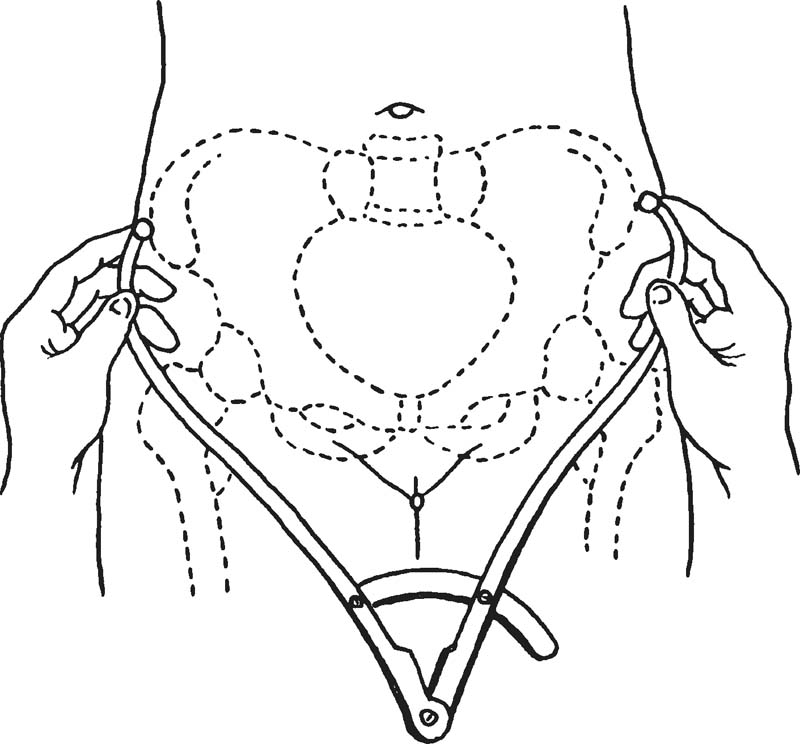
圖5-4 測量髂嵴間徑
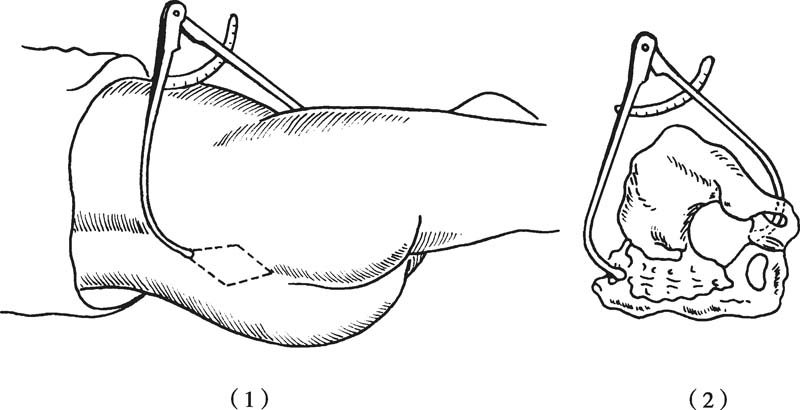
圖5-5 測量骶恥外徑
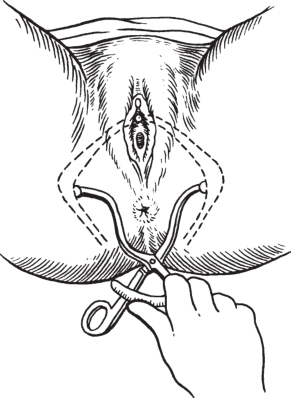
圖5-6 測量坐骨結節間徑
出口后矢狀徑(posterior sagiはal diameter of outlet):為坐骨結節間徑中點至骶骨尖端的長度。檢查者將右手食指伸入孕婦肛門向骶骨方向,拇指置于孕婦體外骶尾部,兩指共同找到骶骨尖端,用骨盆出口測量器測得。正常值為8~9cm。出口后矢狀徑值與坐骨結節間徑值之和> 15cm時,表明骨盆出口狹窄不明顯。
恥骨弓角度(angle of pubic arch):兩手拇指指尖斜著對攏放置于恥骨聯合下緣,左右兩拇指平放在恥骨降支上面,兩拇指間的角度為恥骨弓角度(圖5-7),正常值為90°,小于80°為不正常??砷g接反映骨盆出口橫徑的寬度。
2)骨盆內測量:
孕婦取仰臥截石位,妊娠24~36周陰道松軟時測量。常測量以下徑線:
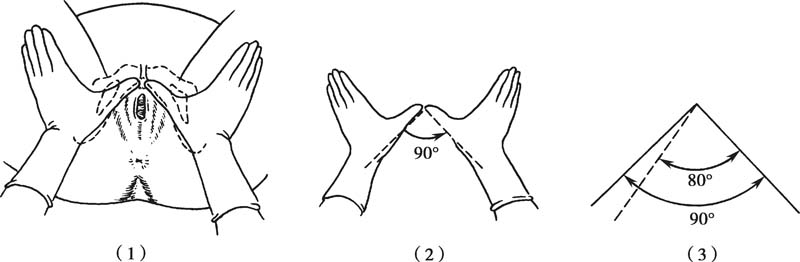
圖5-7 測量恥骨弓角度
對角徑(diagonal conjugate,DC):恥骨聯合下緣至骶岬上緣中點的距離。正常值為12.5~13cm,此值減去1.5~2.0cm為骨盆入口前后徑(真結合徑:正常值11cm)長度。檢查者將一手食、中指伸入陰道,中指指尖觸到骶岬上緣中點,食指上緣緊貼恥骨聯合下緣,標記此接觸點,測量中指尖到此接觸點的距離即為對角徑(圖5-8)。測量時若中指指尖觸不到骶岬上緣,表示對角徑值> 12.5cm。
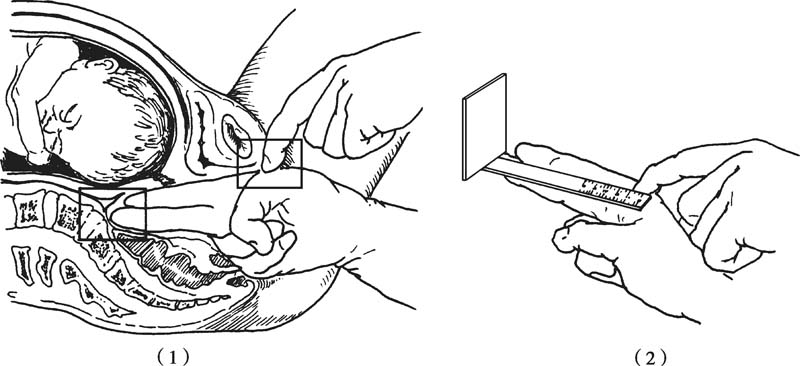
圖5-8 測量對角徑
坐骨棘間徑(bi-ischial diameter):兩坐骨棘間的距離,正常值為10cm;是中骨盆最短的徑線。將一手食、中指放入陰道內,觸摸兩側坐骨棘,估計或測量其間距離(圖5-9),間接判斷中骨盆情況。坐骨棘間徑是中骨盆最短的徑線,此徑線過小會影響分娩過程中胎頭的下降。
坐骨切跡(incisura ischiadica)寬度:為坐骨棘與骶骨下部間的距離,即骶棘韌帶寬度,代表中骨盆后矢狀徑。以陰道內的食指在韌帶上移動,可容納3橫指(5.5~6.0cm)為正常,否則為中骨盆狹窄。
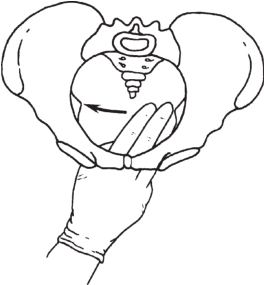
圖5-9 測量坐骨棘間徑
(三)輔助檢查
1.首次產前檢查
應做以下檢查:血常規、血型、尿常規、肝腎功、空腹血糖、乙肝表面抗原及梅毒螺旋體檢測、HIV篩查、宮頸脫落細胞學檢查及心電圖。
2.妊娠期糖尿病篩查
妊娠24~28周應行75g糖耐量試驗(OGヰ)。
3.遺傳學檢查
對高齡孕婦、有死胎死產史、胎兒畸形者和夫婦患遺傳性疾病者,應行產前診斷。
4.超聲檢查
妊娠早、中、晚期檢查重點不同。
推薦閱讀
- 藥學、中藥學實驗基本操作技能(全國中醫藥行業高等教育“十四五”創新教材)
- 中藥制藥設備與車間設計(全國中醫藥行業高等教育“十四五”規劃教材)
- 中醫拔罐療法(全國中醫藥行業高等教育“十四五”創新教材)
- 中國臨床腫瘤學會(CSCO)頭頸部腫瘤診療指南2019
- 生物化學習題集(全國中醫藥行業高等教育“十四五”規劃教材配套用書)
- 傷寒論選讀(全國中醫藥行業高等教育“十四五”規劃教材)
- 五官科護理學(全國中醫藥行業高等教育“十四五”規劃教材)
- 中國臨床腫瘤學會(CSCO)胃癌診療指南2019
- 醫學計算機應用(第3版)(全國高等學歷繼續教育“十三五”(臨床專本共用)規劃教材)
- 中醫外科學習題集(全國中醫藥行業高等教育“十四五”規劃教材配套用書)
- 護理管理學(第4版)(全國高等學歷繼續教育“十三五”(護理專科)規劃教材)
- 內科學(第4版)
- 藥學導論
- 中國傳統文化與中醫學(全國中醫藥行業高等教育“十四五”創新教材)
- 全科醫生臨床實踐(第2版)